2024年4月から本格施行された「医師の働き方改革」。
医療現場の特殊性を考慮しつつも、「医師の健康を守り、持続可能な医療体制を築くこと」を目的に導入されました。
本記事では、病院経営や労務管理において避けて通れない「医師の働き方改革」の全体像と、具体的な実務ポイントを社労士が詳しく解説します。
- 医師・看護師の働き方改革の全体像と、2024年施行の重要ポイント
- 医師の残業上限(A・B・C水準)の具体的な違いと判定方法
- 「自己研鑽」が労働時間に認定されてしまう3つの基準と対策
- 宿日直許可の有無が引き起こす「未払い残業代リスク」
- タスクシフト成功の鍵となる、看護師の負担管理と進め方

- 面倒な人事労務業務を全て代行
- 就業規則・給与計算・社保の手続き・助成金・採用まで幅広く対応
- 労務顧問は月々3万円〜!お得に面倒な業務を外注
\まずはお気軽に相談/
医師・看護師の働き方改革とは?
他産業で2019年から順次施行された働き方改革関連法ですが、医師への適用は、医療現場の特殊性を理由に2024年4月まで5年間猶予されていました。
人の命を預かる現場では、急な対応や長時間の業務が発生しやすく、一律に労働時間を制限すると地域医療が崩壊してしまう恐れがあったため、独自のルール作りと準備期間が必要でした。
制度の全体像
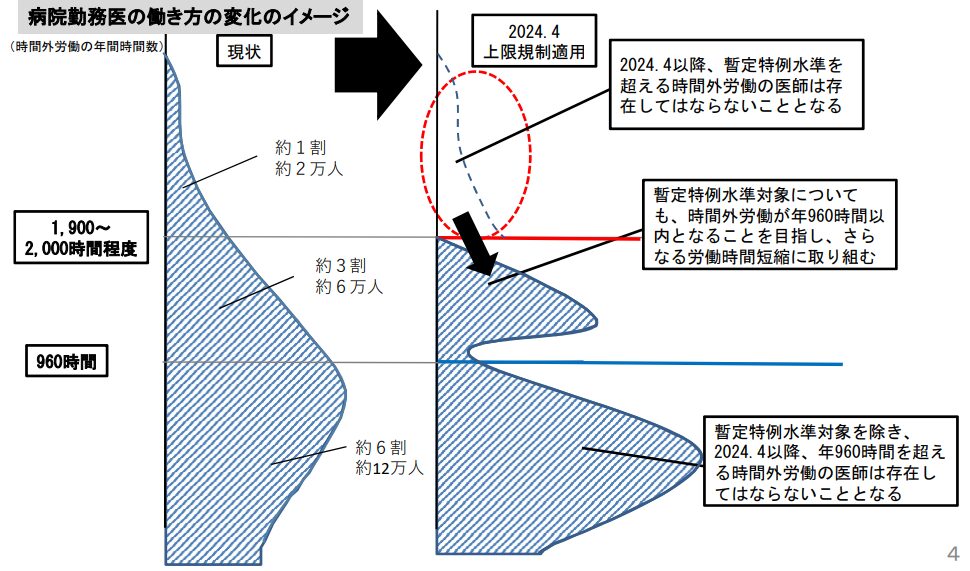
制度のポイントは「時間外労働(残業)の上限規制」が罰則付きで導入されたことです。
原則として年960時間(A水準)を上限としつつ、地域医療の確保や高度な技能習得のために、例外的に年1,860時間(B・C水準)までの残業が認められる仕組みです。また、医師の負担を軽減するため、看護師や他の医療スタッフへ業務を移管する「タスクシフト/シェア」も推進されており、病院全体の働き方改革としてセットで進める必要があります。
医師・看護師の働き方改革が「無理」と言われる3つの理由(課題)
医療現場には構造的な3つの課題があります。
課題①:医師の絶対数不足と偏在による属人化
特定の診療科や地方病院では慢性的に医師が不足しており、残業時間を減らしたくても「代わりの医師がいない」という根本的なジレンマがあります。
課題②:24時間365日の応急対応義務とのジレンマ
急患への対応など予測不可能な業務が多く、予定通りに退勤することが困難です。
課題③:教育・研究と実務の境界線の曖昧さ
医師には最新の医療知識を学び続ける使命がありますが、それが「業務」なのか「自己研鑽」なのかの線引きが曖昧であり、厳密な労働時間管理の壁になっています。
医師のA・B・C水準の違いと自院への適用判断
時間外労働の上限は大きく3つの水準に分かれています。
| 水準 | 対象となる医療機関・医師 | 時間外労働の上限 |
|---|---|---|
| A水準 | 原則すべての医療機関 | 年960時間 / 月100時間未満 |
| B水準 | 救急医療など地域医療の確保に必要な医療機関 | 年1,860時間 / 月100時間未満 |
| 連携B水準 | 医師の派遣を通じて地域医療を確保する医療機関 | 年1,860時間 / 月100時間未満 |
| C-1水準 | 初期臨床研修医・専攻医など | 年1,860時間 / 月100時間未満 |
| C-2水準 | 高度な技能習得を目指す専門医など | 年1,860時間 / 月100時間未満 |
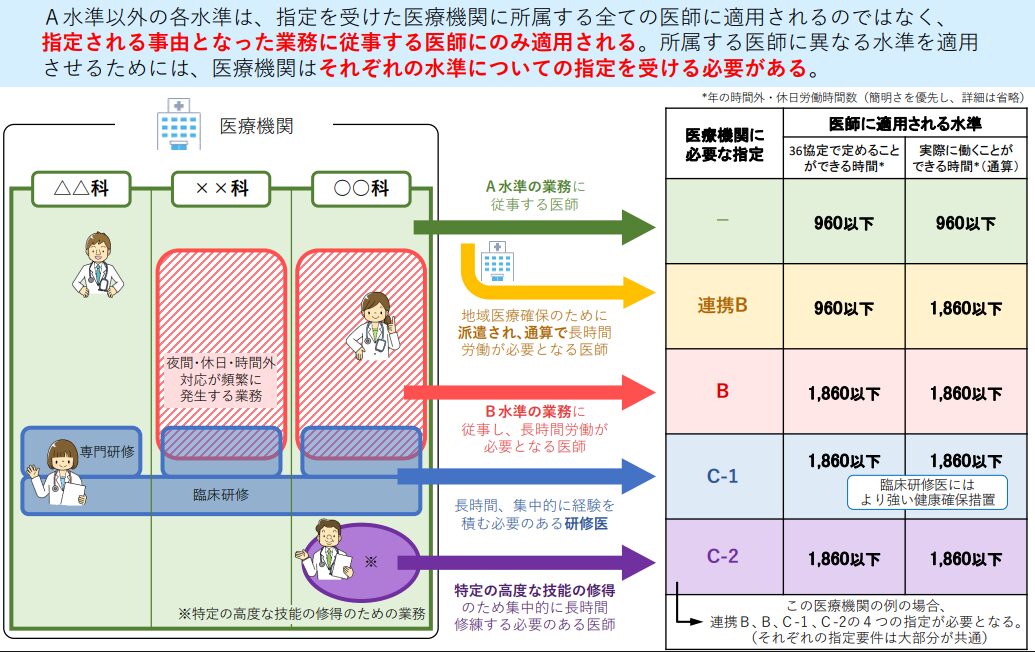
A水準
原則となる基準。一般的な労働者の上限(年720時間)よりは長いものの、従来の医療現場の働き方からすると非常に厳しい数字です。
B水準・連携B水準
三次救急を担う病院など、地域医療維持のために長時間労働が避けられない医療機関向け。都道府県知事の指定が必須です。
C-1・C-2水準
研修医や専攻医、高度な技能を習得中の医師に適用されます。
自院への適用判断
まずは過去の実績から全医師の労働時間を正確に把握します。年960時間を超える医師がいる場合は、B水準やC水準の申請を行うか、A水準に収めるための抜本的な業務改善が必要です。自己判断は避け、都道府県の医療勤務環境改善支援センターに相談します。
宿日直許可の取得有無で変わる3つのこと
宿日直許可とは、労働基準監督署長から「この宿直・日直は、ほとんど労働する必要がなく待機時間に近い」と認められた勤務のことです。
経営上、最も注意すべきなのが「宿日直許可」の有無です。対応を誤ると未払い残業代リスクを抱えることになります。
① 労働時間の算定への影響
許可を取得している場合、その宿日直の時間は「労働時間」としてカウントされません。
許可がない場合、当直室で仮眠していても「手待時間(いつ指示が来ても動けるように待機している時間)」として全時間が労働時間として計算され、上限規制をあっという間に超過します。
② 人件費への影響
許可があれば、定額の「宿日直手当」の支払いで済みます。
しかし許可がない場合、全時間が労働時間となるため、深夜割増も含めた高額な「時間外労働割増賃金(残業代)」を支払う法的な義務が生じます。
③ 勤務間インターバルの計算

制度上、勤務間に一定の休息時間(勤務間インターバル)を設ける必要があります。許可を得た当直時間は、この「休息時間」として扱ってよいとされているため、シフト編成の難易度が大きく変わります。
【重要判例】星光病院事件(大阪地裁 平成31年3月28日判決)

この裁判は、病院の当直業務が「労働時間」に該当するか否かが真っ向から争われた有名なケースです。
- 事件の概要
-
内科医が、平日夜間や休日の当直業務について「実態は労働時間であり、割増賃金(残業代)が支払われていない」として病院を提訴しました。
病院側は「当直中はほとんど待機時間(睡眠や読書)であり、労働基準監督署の宿日直許可の基準を満たす程度の軽微な業務しかしていない」と反論しました。
- 判決のポイント
-
裁判所は、以下の実態を重く見て、当直時間の「すべて」を労働時間と認定し、病院側に約1,400万円の支払いを命じました。
- 実作業の発生頻度:実際には、救急搬送の受け入れや病棟患者の急変対応などが「常態として」発生していた。(※宿日直許可の基準である「ほとんど労働する必要がない」状態とは言えないと判断されました)
- 労働からの解放:医師はPHSを所持し、いつ鳴るか分からない呼び出しに備えて待機しており、「場所的・時間的な拘束」があった。(=手待時間であり、労働から解放された休憩時間とは認められない)
自己研鑽が「労働時間」になる基準
厚生労働省のガイドラインに基づき、以下の3つのケースは「自己研鑽」ではなく「労働時間」として扱われます。
- 見学中に診療行為を行った場合: 手術の見学中、助手として器具出しや処置を行った場合。
- 見学中に診療を行うことが慣習化・常態化している場合: 明示的な指示がなくても「手伝うのが当たり前」という暗黙のルールがある場合。
- 参加を断れない雰囲気がある勉強会: 表向きは自由参加でも、不参加だと評価に響くなど、事実上の強制参加である場合。


医療機関がとるべき対応
曖昧な運用は未払い残業代トラブルの温床となり得ます。「自己研鑽を行う際の事前申請・承認フロー」を導入し、業務と自己研鑽を明確に切り分けるルールを就業規則等で定めます。
看護師の働き方改革:タスクシフト/シェア
医師の負担軽減に不可欠なのがタスクシフト(他職種への業務移管)です。特定行為研修を修了した看護師が手順書に基づいて一部の医療行為を行うことなどが代表例です。
看護師側の負担をどう管理するか
医師から看護師へ単に業務を移行するだけでは、看護師の負担が増加するため、事務作業や周辺業務を「看護補助者(ナースエイド)」や「医療事務」へさらにタスクシフトし、病院全体で業務量を調整・分散する体制づくりが必要となります。
医師・看護師の働き方改革の進め方
客観的なデータ収集
タイムカードやPCのログイン記録を用いて、医師・看護師の実労働時間を把握します。自己研鑽(自主的な勉強の時間)も含め、まずはサービス残業等の実態を可視化しなければ対策は打てません。
タスクシフトの計画
医師が必ず行う業務と、看護師や事務スタッフに任せられる業務を細かく分類します。同時に、慣習で行っている会議や書類作業の廃止を検討します。
労務管理の土台作り
36協定の再締結、宿日直許可の要件確認と申請準備、自己研鑽の取り扱いルールの策定を行います。必要に応じて、B・C水準の指定に向けた準備を進めます。
現場への浸透
定期的に労働時間を確認し、目標を超えそうな部署にはヒアリングを実施して、継続的に業務プロセスを改善する体制を作ります。
医師・看護師の働き方改革に関するよくある質問
自院がA・B・Cどの水準か、自分たちで確認するにはどうすればいいですか?
自己判断はできません。各水準には明確な要件があり、特にB・C水準の適用を受けるには、第三者機関(医療勤務環境改善支援センターなど)の評価を受審し、都道府県知事から指定を受けるプロセスが必須です。
宿日直許可を取得していない場合、当直手当はどう計算すればいいですか?
定額の当直手当で済ませることはできず、待機時間も含めた全時間を労働時間として扱い、割増賃金(残業代・深夜手当)を支払う必要があります。
未払いの場合は、労働基準法違反となります。
自己研鑽と業務の区分が曖昧な場合、医療機関はどう対処すればいいですか?
事前申告制を導入します。
「何時から何時までは自己研鑽を行う」と医師に申告させ、管理者が承認するフローを作ることで、のちのトラブルを防ぐことができます。
タスクシフトで看護師の業務が増えた場合、36協定の上限に引っかかりますか?
36協定の上限に抵触するリスクは十分にあります。
医師の負担が減っても看護師が法定上限を超えては本末転倒となりますので、看護補助者等へのさらなるタスクシフトを同時に進め、全体の労働時間をコントロールします。
B水準の指定を受けたが、3年ごとの更新で何を準備すればいいですか?
「労働時間短縮計画の進捗状況」を示す実績データが必要です。
B水準は将来的なA水準への移行を前提とした暫定措置であるため、「前回からどれだけ労働時間が減ったか」「どんな改善をしたか」が厳しく審査されます。

- 面倒な人事労務業務を全て代行
- 就業規則・給与計算・社保の手続き・助成金・採用まで幅広く対応
- 労務顧問は月々3万円〜!お得に面倒な業務を外注
\まずはお気軽に相談/
まとめ
本記事のまとめ
医師の働き方改革は、持続可能な医療のための「組織変革」です。まずはデータで現状と経営リスクを把握し、全院的な業務見直しを確実に進めましょう。
- 2024年4月より、医師にも罰則付きの時間外労働上限規制(A・B・C水準)が適用
- 宿日直許可は、時間算定や未払い残業代リスクに関わる経営上の重要事項
- 「自己研鑽」と「労働時間」を区別し、事前申告等のルール整備が必須
- 負担軽減のため、他職種へのタスクシフトを全院で進めることが鍵
- 正確な時間把握から始め、業務仕分け・規程整備・PDCAの実行が重要











